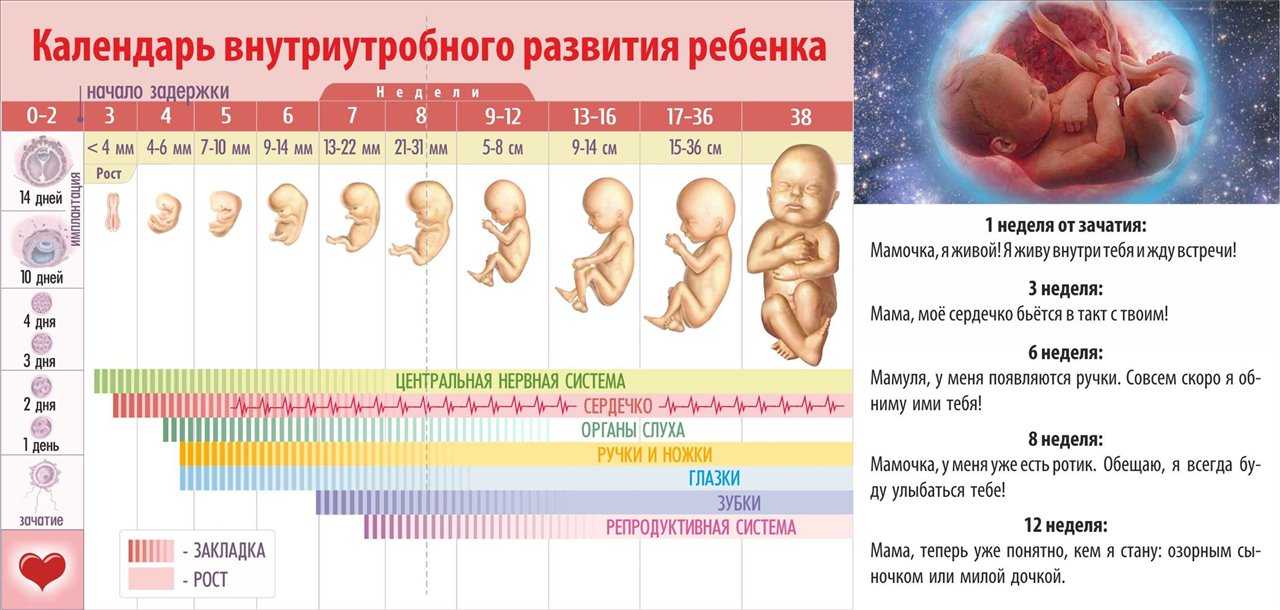
Что происходит в эмбриональный период?
Самое главное из этого периода развития – формирование эмбриона. С течением времени он начинает приобретать очертания человека. Эмбрион формируется с того момента, как яйцеклетка оплодотворилась. Обычно это происходит в маточной трубе.
С момента оплодотворения яйцеклетки начинается развитие плода. По неделям беременности, в первый семидневный срок образуется морула. Она представляет собой многоклеточный организм, прообраз эмбриона. Морула присоединяется к стенке матки, и из ее внешних клеток образуется пуповина и внешние оболочки плода. Из клеток, что располагаются внутри нее, формируются органы и ткани будущего ребенка.
Образ жизни женщины
Беременность – это волнительный период не только для будущей мамы, но и для остальных домочадцев. Родные и близкие должны поддерживать женщину физически и морально. При этом следует задуматься о правильном питании, достаточном отдыхе, смене режима работы и прочих аспектах.
Качественный отдых и сон
Ни для кого не секрет, что женщина в положении быстро устает и много спит. Это вовсе не капризы, как привыкли считать многие. Дело в том, что такое состояние вызвано внутренними изменениями в организме и влиянием гормона прогестерона.
Женщине на 5 неделе беременности рекомендуется чаще отдыхать и спать не менее 8-9 часов в сутки. Это поможет исключить моральное перенапряжение, а значит, станет первым шагом к здоровой беременности.
Условия работы
Врачи рекомендуют отказаться от работы, связанной с интенсивными физическими нагрузками. В первую очередь это касается спортсменок. Другим же представительницам прекрасной половины на пятой неделе следует распределить объем работы так, чтобы была возможность отдохнуть в течение дня. Не стоит в этот период совершать трудовых подвигов.
![]()
Иногда токсикоз в этот период очень сильный. Тошнота, рвота, отсутствие аппетита, подавленность и другие его проявления не дают выполнять даже легкую работу. В такой ситуации девушка может взять справку от лечащего врача о временном освобождении от трудовых обязанностей.
Интимные отношения с партнером
Заниматься сексом с партнером не запрещено при отсутствии каких-либо проблем. Нередко на 5 неделе желание к половой близости спадает, что связано с токсикозом, гормональными перестройками у женщины. Мужу следует отнестись к таким изменениям с пониманием. Уже скоро состояние женщины нормализуется.
Возможно, вам будет интересно: 36 неделя беременности: развитие плода, вес и рост
Противопоказания к половой близости:
- повышенный тонус матки;
- угроза прерывания беременности;
- венерические заболевания у партнера;
- патологии детородных органов у женщины;
- кровяные выделения;
- подтекание околоплодных вод.
При обнаружении таких проблем доктор часто запрещает секс с партнером для сохранения жизни эмбриона.
Питание на 5 неделе
На ранних сроках беременности следует внимательно отнестись к своему организму. Самое время задуматься о здоровом и сбалансированном питании. В рацион нужно включить большое количество овощей, фруктов, кисломолочной продукции, злаков. Мама и малыш должны получать достаточное количество витаминов и минералов. Это обеспечит хорошее самочувствие женщины и правильное развитие плода.
![]()
В список запрещенных продуктов входят такие блюда:
- жаренное, острое, кислое, копченое;
- хлеб из белой муки, торты, пирожные, сдоба;
- сырое мясо и рыба из-за риска заражения гельминтами;
- экзотические фрукты, которые женщина ранее не употребляла;
- алкоголь;
- напитки с большим количеством кофеина.
Сейчас утверждение о том, что будущая мамочка должна кушать за двоих, устарело. Первое правило питания – сбалансированность и максимальная польза.
Как бороться с токсикозом
Не все девушки страдают от токсикоза. Многим счастливицам удалось избежать этого неприятного состояния. Если же вы столкнулись с тошнотой и недомоганием на 5 неделе, предлагаем вам несколько действенных советов:
- кушать нужно часто и небольшими порциями;
- пить больше воды, зеленого чая, отвара шиповника, натуральных соков;
- после сна не нужно сразу вставать с постели, дайте себе понежиться 15-20 минут;
- при появлении приступа тошноты можно выпить мятного чая, воды с лимоном;
- откажитесь от различных ароматизаторов, косметики с резкими запахами;
- чаще проветривайте комнату;
- гуляйте на свежем воздухе.
Очень важен также для борьбы с токсикозом позитивный психологический настрой. На 5 неделе беременности следует научиться контролировать свое эмоциональное состояние. Негативные эмоции могут принести вред малышу.
Что такое ранний токсикоз беременных?
На 5 неделе беременности некоторых женщин начинает беспокоить состояние, известное как ранний токсикоз беременных. Оно чаще и раньше возникает у будущих мам, которые беременны двойней. Ранний токсикоз беременных связан с изменением гормонального фона и работы нервной системы.
Симптомы и течение раннего токсикоза беременных
В типичных случаях ранний токсикоз беременных проявляется в виде тошноты и рвоты, слюнотечения, слабости, сонливости, повышенной раздражительности, депрессии, изменения чувства вкуса, снижения аппетита, потери веса.Редко токсикоз протекает в виде других форм: · Дерматоз беременных – поражение кожи. Чаще всего проявляется в виде зуда. Он может возникать в области половых органов или распространяться по всему телу. Реже встречается экзема. · Тетания беременных – судороги в мышцах рук, ног, лица. Возникают из-за нарушения работы паращитовидных желез. · Остеомаляция – состояние, при котором нарушается обмен кальция и фосфора, кости теряют кальций и размягчаются. Проявляется в виде болей в руках и ногах, повышенной утомляемости. · Острая желтая атрофия печени – редкая и тяжелая форма раннего токсикоза. Печень уменьшается в размерах, возникает желтуха, тяжелые нарушения работы нервной системы. В течение 2–3 недель состояние женщины ухудшается, в конечном итоге она впадает в кому и погибает. Единственный способ предотвратить такой исход – прерывание беременности. · Бронхиальная астма – встречается редко, связана с ухудшением работы паращитовидных желез. Классическим симптомом можно считать рвоту. В первом триместре она возникает примерно у половины беременных женщин. Лишь каждой десятой требуется лечение.Выделяют три степени тяжести рвоты беременных: · I степень (легкая). Рвота возникает не чаще 5 раз в день. Обычно это происходит после приема пищи и когда женщина чувствует неприятный запах. Потеря массы тела не превышает 2–3 кг. Женщина чувствует себя удовлетворительно. Артериальное давление нормальное, результаты анализов крови и мочи показывают норму. · II степень (среднетяжелая). Рвота возникает 6–10 раз в день. За одну-полторы недели женщина теряет в весе более 3 кг. Пульс учащается, артериальное давление может немного снижаться. Женщина жалуется на слабость, повышенную утомляемость, головокружение. В моче обнаруживается ацетон. · III степень (тяжелая). В настоящее время это состояние встречается редко. Рвота возникает до 25 раз в день, не дает спать по ночам. Ее может спровоцировать любое небольшое движение. Женщина теряет 8–10 кг. Происходит обезвоживание организма, самочувствие резко ухудшается. Кожа становится сухой, температура тела повышается. Пульс становится частым, артериальное давление снижается. Количество мочи уменьшается. В моче обнаруживается ацетон, цилиндры, белок. В крови снижается содержание белка.
Как лечить ранний токсикоз беременных?
Если у вас возникли симптомы токсикоза, нужно посетить врача. При рвоте легкой степени доктор даст рекомендации и отпустит вас домой. При среднетяжелой и тяжелой рвоте требуется стационарное лечение. Врач назначает: · Внутривенные вливания жидкости через капельницу для восполнения потерь жидкости. · Препараты, которые нормализуют электролитный баланс, обмен веществ, работу нервной системы. · Антигистаминные средства. · Витамины: B1, B6, B12, C. · Гепатопротекторы – препараты, защищающие клетки печени от повреждения. Двух женщин с ранним токсикозом нельзя помещать в одну палату. Если одна из них выздоравливает, то другая может спровоцировать у нее рецидив. Если, несмотря на лечение, состояние женщины продолжает ухудшаться, приходится прерывать беременность.
Популярные вопросы и ответы на них:
Что делать, если беременная женщина простудилась?
При лёгком насморке и нормальной температуре, обращаться к врачу — необязательно. С помощью народных средств полечитесь (подробная статья: о лечении простуды при беременности).
При высокой температуре и сильном кашле обязательно лечитесь, но не занимайтесь самолечением. Обратитесь к врачу, сказав, что беременны. В первый триместр эмбрион уязвим, поэтому обязательно лечите недуг. У плода формируются основные органы, и простуда повлечет нарушение в формировании органов.
Как обстоят дела с интимной жизнью?
При отсутствии патологий, сексом можно заниматься. Врачи, наоборот, даже рекомендуют вести интимную жизнь по причине нехватки в женском организме мужских гормонов. Секс позволяет их выработать для эмбриона.
Хотя женщина зачастую не чувствует сексуального влечения, т. к. работает «защитный механизм», оберегающий малыша.
Что покажет УЗИ на 5 неделе беременности?
Увы, но ультразвуковое исследование пол ребёнка ещё не покажет. На УЗИ узнаете, прикрепилась ли пуповина к матке. Врач изучит плод, исключив патологии в развитии. Ещё определит, сколько эмбрионов, т. е. узнаете один ребёнок родится или двойня.
Скажите, пожалуйста, 5 акушерских недель беременности это сколько месяцев обычной беременности?
На 5 акушерской неделе беременности произошла задержка менструации и вы узнали, что беременны, а значит, это 3-я неделя от зачатия.
У меня 5 недель и 5 дней беременности, а я ничего не чувствую. Всё ли нормально с беременностью?
На сроке 5 недель симптомы наступившей беременности могут и отсутствовать, срок ещё слишком мал, к тому же симптомы проявляются индивидуально: у кого-то сразу, а у кого-то только к 8 неделе.
Как изменяется уровень ХГЧ в крови здоровой беременной женщины?
Гормон хорионического гонадотропина (сокращенно ХГЧ) ещё называют гормоном беременности, потому что выбрасывается в кровь женщины только во время беременности. Впервые гормон вырабатывается в организме женщины где-то на 11-й день после зачатия. И дальше, при благополучном течении беременности, его уровень увеличивается каждые 2-3 дня, и составляет на 5 акушерской неделе 1 500 — 5 000 мЕд/мл. Максимальный уровень ХГЧ наблюдается на 8-13 неделе, а далее показатель постепенно снижается.
У меня 5 неделя беременности. Вчера начала болеть поясница. Скажите, из-за чего она болит и опасно ли это для ребёнка?
Боль в пояснице возникает по разным причинам: адаптация женского организма к новой роли — мамы; старые травмы, проблемы с позвоночником; угроза самопроизвольного выкидыша
Поэтому важно обратиться к компетентному врачу для установления причины боли в пояснице
Сегодня была у врача, сказал, что у меня медленно растёт ХГЧ, чем это грозит малышу? У меня 4,5 недель беременности.
Медленный рост уровня ХГЧ или, вообще, отсутствие роста — тревожный признак. Такая беременность может закончиться либо самопроизвольным выкидышем, либо замершей беременностью. Необходимо пройти УЗИ, повторно сдать кровь на ХГЧ через 2 дня, возможно, всё не так уж печально, как говорят.
Показания и противопоказания для проведения УЗИ в 5 недель
УЗИ проводят на сроке 5 недель беременности для подтверждения факта ее наступления и выявления месторасположения плодного яйца. К этому времени задержка составляет не меньше 14 дней, потому списать ее на обычный сбой менструального цикла уже не получится. Как правило, на «особое состояние» указывает и начинающийся токсикоз, но осмотр на кресле не всегда помогает понять, правильно ли идет развитие плода.
УЗИ в некоторых случаях необходимо для исключения патологического течения беременности, например, внематочного. Бывает и так, что анализы и «домашние» тесты на ХГЧ не дают точного ответа: произошло зачатие, или задержка менструации вызвана другими причинами. Тогда УЗ-диагностика приходится как нельзя кстати.
![]()
Иногда самый привычный маркер наступления беременности – отсутствие месячных – не срабатывает, и они наступают в положенное время. В акушерстве даже существуют специальные термины для описания такого состояния – «омовение плода» или «цветная беременность». Все же это не является нормой, поскольку с момента оплодотворения должен повышаться уровень гормона прогестерона, в связи с чем менструация не наступает.
Итак, исследование в начале первого триместра беременности можно делать, если:
- женщина сама хочет пройти такое обследование;
- планируется прервать беременность;
- не удается выявить факт зачатия обычными методами (осмотр, карманный тест, анализ крови);
- требуется исключить внематочную беременность или патологии плода;
- открылось кровотечение или появились боли внизу живота. Тогда экстренная диагностика может помочь спасти жизнь ребенку;
- будущая мать ранее сталкивалась с заболеваниями мочеполовой системы или гормональными сбоями.
В остальных случаях УЗИ на таком небольшом сроке не рекомендовано, так как оно не слишком информативно. К тому же, ультразвук может нанести вред развитию малыша, поскольку на 4-й…5-й неделях внутриутробного роста начинается дифференцировка и запуск большинства внутренних органов и систем жизнеобеспечения. Органогенез в идеале должен проходить без постороннего вмешательства и губительного воздействия извне.
Подготовка
УЗ-диагностика при беременности проводится трансабдоминально или трансвагинально. Последний вид, в силу большей фокусировки, приоритетен на ранних сроках. К тому же он не требует наполнения мочевого пузыря, что характерно для обследования через брюшную стенку. Особой подготовки в этом случае не требуется, но желательно исключить из рациона продукты питания, вызывающие повышенное газообразование, за несколько дней до похода к специалисту. К ним относят фрукты, газированные напитки, бобовые и хлеб.
Какие нужны анализы
При постановке на учет беременная сдает ряд обязательных анализов: мочи (общий и бактериальный посев), крови (общий, определение группы и резус-фактора, на наличие антител при резус-отрицательном факторе, тесты на сифилис, ВИЧ-инфекцию, гепатит B).
![]()
Установить факт зачатия возможно простейшим тестом на гормон гонадотропина с помощью забора крови или в домашних условиях (по моче). Если уровень ХГЧ в крови соответствует сроку, то беспокоиться не стоит. Однако если показания значительно расходятся с нормой, тогда акушер-гинеколог должен разобраться, что послужило причиной. Не исключено, что имеют место замершая или внематочная беременность. Иногда расхождение с нормой может свидетельствовать о многоплодии.
Прежде чем назначить исследование при помощи ультразвука, лечащий врач должен убедиться в необходимости процедуры. Если признаков патологии эмбрионального развития нет, то и УЗИ будет проводиться не на 5-недельном сроке, а по плану – в конце первого триместра (11-12 недель).
Если в процессе ультразвуковых обследований выявляется отсутствие плодного яйца, то повторная диагностика проводится через 7 дней при условии положительного анализа крови на ХГЧ. Частота и количество посещений кабинета УЗИ определяется лечащим врачом на основании анамнеза и сопутствующих показателей беременности.
Методика проведения
УЗИ на беременности можно проводить сразу несколькими способами. Выбор методики зависит от множества исходных причин. Обычно способ проведения такого обследования определяет наблюдающий женщину врач-гинеколог.
Исследовать органы малого таза можно трансабдоминальным методом (через переднюю брюшную стенку), а также трансвагинально (через вагину). В большинстве случаев акушеры-гинекологи предпочитают пользоваться трансвагинальным методом исследования, так как он позволяет на этом сроке беременности получить более точные результаты.
![]()
![]()
Если у пациентки присутствуют признаки обострения хронического кольпита или вагинита, сопровождающиеся различными выделениями из влагалища, то врачи могут рекомендовать ей проведение исследования трансабдоминальным способом. В этом случае никакой болезненности или дискомфорта во время обследования не возникнет.
Для того, чтобы получить яркую картинку на мониторе аппарата, врач, проводящий исследование, пользуется специальным гелем. Он наносится непосредственно на кожу. Этот гель по своему составу является очень гипоаллергенным. Его можно безопасно применять даже у деток младшего возраста, а также у беременных без риска развития аллергии или других неприятных последствий.
![]()
Многие женщины, направляемые на проведение УЗИ на 5 неделе беременности, интересуются о том, требуется ли перед проведением исследования определенная подготовка. Нужно сказать, что это довольно ранний срок. В этом случае никакой специальной подготовки не требуется. Однако, существует и ряд исключений.
В некоторых ситуациях доктор может попросить беременную женщину прийти на УЗИ с полным мочевым пузырем. Это требуется в определенных случаях для того, чтобы лучше просмотреть внутреннюю стенки матки и плодное яйцо. Наполненный мочевой пузырь давит на матку, делая ее более доступной для визуализации.
![]()
За пару суток перед проведением исследования врачи рекомендуют женщинам не кушать продукты, которые могут спровоцировать сильное газообразование. Бобовые, различные виды капусты, газированные напитки, фрукты и овощи за 2 дня до проведения УЗИ следует все-таки ограничить. Особенно это необходимо делать женщинам, которые имеют повышенную склонность к газообразованию на фоне имеющихся у них сопутствующих заболеваний желудочно-кишечного тракта.
Во время самой процедуры исследования женщина находится на кушетке. Исходное положение — на спине. Во время проведения исследования доктор может попросить беременную женщину повернуться на левый или правый бок. Обычно это необходимо, если у будущей мамочки присутствуют какие-либо патологические изменения или аномалии развития внутренних органов.
![]()
Если исследование проводится трансвагинально, то в этом случае ультразвуковой датчик вводится во влагалище. Во время проведения исследования доктор постоянно контролирует общее состояние пациентки. Если в ходе процедуры у нее возникла какая-то сильная болезненность, то обследование даже может быть прекращено. В этом случае проводится трансабдоминальное ультразвуковое исследование.
Если у беременной женщины предполагается двойня или однояйцевые близнецы, УЗИ будет иметь ряд особенностей. В этом случае определяется одно или несколько плодных яиц. Особое значение имеет, как произошло зачатие — физиологическим путем или с помощью ЭКО.
![]()
После выполненной процедуры исследования на руки пациентке отдается специальный медицинский бланк с заключением. В нем доктор, который проводил УЗИ, указывает все выявленные отклонения, а также фиксирует базовые размеры и диаметры плодного яйца и его анатомических составляющих.
Будущим мамочкам следует обязательно помнить, что заключение ультразвукового исследования еще не является диагнозом. С этим бланком беременная женщина направляется к врачу-гинекологу. Доктор суммирует все полученные результаты и только после этого может установить какие-либо диагнозы. В некоторых случаях может потребоваться и проведение повторного исследования, если врач сомневается в точности проведенного обследования.
![]()
Эмбрион превращается в плод
На десятой неделе беременности эмбрион уже называется плодом, и весит 5 граммов. На его фотографиях уже видны обособленные пальчики, шея, локти, колени веки и верхняя губа.
![]()
Одиннадцатая неделя беременности характеризуется дальнейшим развитием плода. У него уже есть реснички и молочные зубки. Сформирована прямая кишка. Спинной мозг уже вырабатывает эритроциты. Кишечник готов к работе.
Многие мамы в этот период направляются гинекологом на плановое УЗИ. Проходя эту процедуру, женщин интересует главный вопрос: нормально ли происходит развитие плода?
По неделям беременности наступает двенадцатый период. В этот срок у ребенка сформированы фаланги пальцев и мочки ушей, он открывает и закрывает глаза. Кишечник уже сокращается, а печень способна выделять желчь. Кровеносная система малыша функционирует, появляются лейкоциты.
На двенадцатой недели оканчивается первый триместр беременности и начинается второй.
Что ощущает женщина?
В первую неделю беременности у женщины слегка повышена температура тела, она близка к 37˚С. Гормональных изменений в организме еще нет, но будущая мама инстинктивно чувствует происходящие перемены. С этого момента женщина должна очень внимательно относиться к своему питанию и образу жизни, исключить вредные привычки и следовать рекомендации врача.
Каждой будущей маме будет очень интересно, как происходит развитие плода по неделям беременности. Эта информация поможет женщине предотвратить многие опасные состояния. Третья неделя беременности тревожна тем, что именно в этот период существует наибольший риск отторжения плода. Иммунная система организма женщины пытается отвергнуть эмбрион. Однако в ответ выделяется специальный белок, подавляющий эту защитную реакцию, и у будущего ребенка появляются большие шансы на выживание.
8 неделя беременности
Эмбрион в 2-3 раза прибавляет в весе, теперь его масса превышает 3 грамма. Длина тела достигает 2 см. Сердце становится четырехкамерным. Оно разделяется на две половины. После рождения одна из них станет венозной, другая – артериальной. Но вплоть до самых родов такого разделения нет: перегородка между левой и правой половиной сердца не обеспечивает полной их изоляции, позволяя венозной и артериальной крови смешиваться.
Другие особенности развития плода на 8 неделе беременности:
- начинают функционировать почки;
- формируются половые органы, хотя их ещё и нельзя увидеть на УЗИ – пол малыша на столь раннем сроке не определяется, вы узнаете его только во 2 триместре гестации;
- у девочек формируется овариальный резерв – в этот период жизни он максимальный и дальше будет только уменьшаться;
- появляются тактильные и тепловые рецепторы – теперь ребенок ощущает давление и перепады температур.
Большинство женщин на 8 неделе становятся на учёт в женскую консультацию по месту жительства и получают обменную карту.
![]()
На этот срок беременности приходится больше всего перинатальных потерь. Около 15% эмбрионов погибают в этот период. Причиной обычно становится неполноценность генетического материала. Это изначально нежизнеспособные эмбрионы, которые отторгаются организмом. Реже причиной становятся гормональные нарушения, инфекции, коагулопатии и другие патологические состояния у матери.
Если происходит первый выкидыш или замершая беременность, то никакие дополнительные диагностические или лечебные процедуры женщине не требуются. В большинстве случаев у неё нет заболеваний, препятствующих вынашиванию беременности. Её успешное развитие и окончание родами при повторном зачатии имеет столь же высокую вероятность, что и в первый раз. Но если выкидыш случается повторно, вероятность третьего возрастает. Такое состояние считается привычным невынашиванием. Оно требует врачебной помощи. Женщину обследуют, а в случае выяснения причины самопроизвольного аборта она получает лечение.
Чем может угрожать простуда беременной женщине?
В первый месяц и особенно 1-2 недели после зачатия, организм женщины особенно подвержен воздействию вирусов иона может заболеть простудой. Иммунитет женщины падает.
На 5 неделе у плода идёт закладка внутренних органов с разными системами в организме. От вашего правильного питания зависит здоровье вашего сына или дочери. Если не хотите повредить крохе, вам сейчас нельзя принимать подавляющее большинство лекарств и некоторые народные средства.
Внимательно следите за своим здоровьем и если заметите, что першит в горле, а особенно, когда начнёте чихать, сразу принимайте меры. Горло можно полоскать содой + соль, растворёнными в воде. Этим же составом промывают нос. Пейте в это время побольше тёплого зелёного или черного чая. Не откладывайте, одевайте марлевую повязку и идите на приём к терапевту.
Показатели и их расшифровка
Даже несмотря на очень малые размеры эмбриона, современная высокочувствительная диагностическая ультразвуковая аппаратура позволяет получить результаты измерений некоторых параметров у малыша:
- В возрасте 6 недель своего развития в норме эмбрион имеет длину от 4 до 5 миллиметров, но ввиду того, что его рост происходит очень быстро, уже в конце недели он подрастет до 15-17 миллиметров. Как правило, измеряется его копчико-теменной размер, который обозначают аббревиатурой КТР. Измеряют и диаметр плодного яйца, в норме в начале шестой недели он составит от 7 до 12 миллиметров.
- Ультразвуковой аппарат может измерить объемный показатель эмбриона, в норме этот параметр измерения покажет 2188 кубический миллиметр. Помимо роста, есть возможность установить и вес малыша – при нормальном развитии этот показатель составит не менее 1 грамма.
- Уже сейчас у эмбриона можно определить сердцебиение – в норме у малыша сердечко бьется с частотой от 110 до 150 ударов за одну минуту. Показатель биения сердца является важным ориентиром того, что малыш жив и успешно развивается.
- На данном этапе гестации делают измерения объемного показателя желточного мешка, в котором и развивается эмбрион. Сейчас он выполняет функцию печени, которая регулирует метаболические процессы эмбриона, выполняет дыхательную и питательную функции. Показатели нормы в период развития эмбриона с 5 по 10 неделю составляют до 5 миллиметров. Уже буквально через неделю желточный мешок начнет свое обратное развитие и к 11 неделе исчезнет совсем. Этот момент является важным переходом – теперь внутри матки уже не эмбрион, а плод.
- Важным показателем является объем околоплодных вод, для успешного развития эмбриона в норме их должно быть не менее 2,5-3 мл. Уменьшение или увеличение этого объема говорит о патологическом течении развития беременности.
![]()
![]()
Каждый размер, который определяется при УЗИ-скрининге, имеет важное значение для оценки развития малыша. Описание полученных результатов врач, который проводит процедуру диагностики, вносит в специальный медицинский бланк, где подробным образом указывает не только параметры эмбриона, но и параметры матки
На данном сроке беременности матка увеличена незначительно, однако ее форма приобретает сливовидные пропорции. Кроме того, на УЗИ можно увидеть расширение сосудистой сети тела матки, что является одним из признаков гестации.
Помимо матки, врач осматривает и ее придатки – в норме должно быть обнаружено образование желтого тела, которое замещает собой вышедшую в матку оплодотворенную яйцеклетку. Величина желтого тела будет составлять 15-20 миллиметров. Желтое тело является главным поставщиком в организм будущей мамы гормона прогестерона, без присутствия которого в должном объеме беременность не сможет развиваться. По мере роста плода эту функцию по продуцированию прогестерона возьмет на себя плацента, а желтое тело рассосется.
![]()
Помимо прочего, УЗИ-диагностика достоверно показывает, один эмбрион развивается в матке или это будет двойня. Развитие эмбрионов у двойняшек может происходить из одного плодного яйца – тогда близнецов называют однояйцевые, либо из различных плодных яиц – это будут разнояйцевые близнецы. Изображение двойни на ультразвуковом аппарате выглядит как два развивающихся эмбриона, но в одном случае они будут находиться в общем плодном мешке, а в другом – каждый эмбрион будет развиваться автономно друг от друга.
Иногда бывает, что один эмбрион растет немного быстрее и имеет показатели несколько выше, чем второй зародыш. В норме это допустимо, практика показывает, что потом уже родившиеся дети быстро сравняются в показателях веса и роста друг с другом.
![]()